Результати клінічних досліджень

Метою дослідження PROVEIT TIMI22 було порівняння двох режимів ліпідкоригуючої терапії — стандартного (правастатин у дозі 40 мг/добу) й інтенсивного (аторвастатин у дозі 80 мг/добу) при ГКС. Обстежено 4162 хворих із НС, ІМ з елевацією й без елевації сегмента ST. Комбіновану первинну кінцеву точку становили смерть від будьякої причини, ІМ, документована НС, що вимагало повторної госпіталізації… Читати ще >
Результати клінічних досліджень (реферат, курсова, диплом, контрольна)
Сприятливий вплив статинів на захворюваність і смертність від серцевосудинних причин доведено в багатьох багатоцентрових дослідженнях. Доцільність застосування статинів для лікування загострення ІХС донедавна здавалася досить суперечливою. У невеликих пілотних дослідженнях було доведено, що призначення правастатину в ранні терміни розвитку ГКС добре переноситься, а також покращує перебіг захворювання. Так, у дослідженні РТТ (n = 164) раннє призначення (в перші 6 годин) правастатину в дозі 40 мг/добу хворим із гострим ІМ, які отримали тромболітичну терапію, супроводжувалося вірогідним зменшенням госпітальної летальності (p = 0,03) і частоти розвитку нефатальних реінфарктів (p = 0,01) через 6 місяців терапії [29].
PAIS було першим плацебоконтрольованим дослідженням, у якому вивчали ефективність раннього застосування правастатину у хворих на НС [15]. На фоні зниження вмісту ЗХС і ХС ЛПНЩ покращувався перебіг захворювання на госпітальному етапі.
У дослідження LCAD (n = 126) включали хворих на НС і ІМ, яким із перших 6 діб після госпіталізації призначали правастатин або правастатин в комбінації з холестираміном чи ніацином. На госпітальному етапі був досягнутий чіткий позитивний клінічний ефект у 70 із 126 пацієнтів. Через 2 роки спостереження відзначено зниження ризику розвитку кінцевих серцевосудинних подій на 72% (OR = 0,28; 95% ДІ 0,13−0,6; p = 0,005) [4].
У дослідженні PURSUIT проведено ретроспективну оцінку впливу статинів на смертність пацієнтів із ГКС протягом 6 місяців. Це перше велике дослідження, у якому продемонстровано зниження смертності на 64% (RR = 0,47; 95% ДI 0,32−0,70; p = 0,01) у разі раннього призначення статинів [49]. Подібні результати одержано й у дослідженні GUSTO IІb у хворих із ГКС: призначення статинів до виписки зі стаціонару супроводжувалося зниженням смертності на 34% протягом 1 року спостереження.
За даними Шведського реєстру (Register of Information and Knowledge About Swedish Heart Intensive Care Admissions — RIKSHIA), призначення статинів у ранні строки (у перші 14 діб) сприяло вірогідному зниженню смертності як на 30, 60, 90ту добу, так і через 1 рік після ГКС [63]. У дослідженні PRISM у хворих, які отримували статини, ризик смерті на 30ту добу знизився на 51% [25].
Проспективне рандомізоване багатоцентрове дослідження МIRACL [59] має принципове значення, бо в ньому вперше застосували інтенсивну терапію інгібітором ГМГКоАредуктази в гострий період ІХС. У МIRACL включено 3086 хворих на НС і ІМ без зубця Q, які додатково до стандартної терапії отримували аторвастатин.
(n = 1538 хворих) або плацебо (n = 1548 хворих). Аторвастатин призначали в високій дозі (80 мг) у перші 24−96 годин після розвитку ГКС. Як первинну кінцеву точку використовували комбінацію «смерть/успішна серцеволегенева реанімація/нефатальний ІМ/госпіталізація з приводу прогресування стенокардії». На фоні гіполіпідемічної терапії до кінця дослідження помічалося зниження ЗХС на 27%, ХС ЛПНЩ — на 40%. Через 16 тижнів спостереження частота розвитку комбінованої первинної кінцевої точки у хворих, які приймали аторвастатин, становила 14,8%, в групі плацебо — 17,4% (табл. 1). Зрештою, раннє призначення аторвастатину в дозі 80 мг/добу супроводжувалося зниженням частоти зазначених вище несприятливих подій на 16% (p = 0,048). При цьому перевага гіполіпідемічної терапії досягнута, загалом, за рахунок зниження частоти госпіталізацій із приводу прогресування стенокардії (на 26%; p = 0,02). Також знизився ризик нефатальних ішемічних інсультів на 60% (p = 0,02) і всіх (нефатальних і фатальних) інсультів на 51% (p = 0,04). Отримане у дослідженні МIRACL зниження ризику коронарних подій дещо менше, ніж у проведених раніше дослідженнях зі статинами, але і в інших дослідженнях профілактичний ефект статинів виявлявся тільки через 1−2 роки від початку лікування, й у всіх хворих був стабільний перебіг ІХС. Важливу роль у досягненні позитивного клінічного ефекту у хворих із ГКС мало раннє, швидке й чітке зниження рівня ХС ЛПНЩ.
Таким чином, результати дослідження МIRACL вперше довели, що в разі ранньої (через 24−96 годин від початку ГКС) терапії аторвастатином знижувалася частота повторних ішемічних подій, тобто підвищувалося виживання цієї категорії хворих у перші 16 тижнів. Аторвастатин добре переносився хворими (підвищення рівнів печінкових трансаміназ понад 3 верхні межі норми в двох аналізах виявлено у 2,5% хворих у групі аторвастатину проти 0,6% у групі плацебо; p < 0,001). Ознак міозиту, що могло супроводжуватися підвищенням (понад 10 верхніх меж норми) рівня креатинфосфокінази, в жодному випадку не спостерігалося.
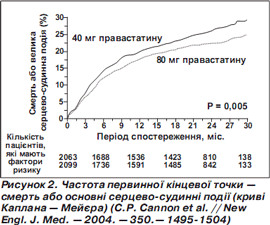
Метою дослідження PROVEIT TIMI22 було порівняння двох режимів ліпідкоригуючої терапії — стандартного (правастатин у дозі 40 мг/добу) й інтенсивного (аторвастатин у дозі 80 мг/добу) при ГКС [10]. Обстежено 4162 хворих із НС, ІМ з елевацією й без елевації сегмента ST. Комбіновану первинну кінцеву точку становили смерть від будьякої причини, ІМ, документована НС, що вимагало повторної госпіталізації, реваскуляризація в строки не менше ніж 30 діб після рандомізації. У групі правастатину ХС ЛПНЩ знизився до 2,46 ммоль/л, у групі аторвастатину — до 1,6 ммоль/л (p < 0,001). Зниження рівня ХС ЛПНЩ < 100 мг/дл при лікуванні аторвастатином забезпечувало більш ефективну профілактику смерті серцевосудинних ускладнень, ніж терапія правастатином. Сумарний показник несприятливих наслідків у групі аторвастатину був на 16% нижчим, ніж у групі правастатину: 22,4 и 26,3% відповідно (р = 0,005) (рис. 2). Інтенсивна ліпідкоригуюча терапія сприяла зниженню серцевосудинних подій вже через місяць, підтверджуючи ранні плейотропні ефекти статинів. У клінічно стабільних пацієнтів інтенсивна гіполіпідемічна терапія підтримувала позитивний ефект протягом тривалого часу.
У Zфазу рандомізованого подвійного сліпого дослідження A to Z [5] включали пацієнтів із будьяким ГКС, яких рандомізували до приймання симвастатину в дозі 40 мг до 5ї доби від розвитку ГКС із збільшенням дози через 30 діб до 80 мг/добу (n = 2265) або до приймання плацебо (n = 2232), яке через 4 місяці замінювали на 20 мг симвастатину. Як первинну кінцеву точку використовували комбінацію «серцевосудинна смерть/нефатальний ІМ/повторна госпіталізація з приводу ГКС/інсульт». Її було досягнуто в 16,7% пацієнтів із групи контролю, а в групі втручання — у 14,4%, але ця різниця виявилася невірогідною (p = 0,14). Не помічено статистичної різниці між групами за первинною кінцевою точкою до 4го місяця. Під час оцінки різниці від 4го місяця до закінчення дослідження виявлено вірогідну різницю на користь втручання за первинною кінцевою точкою, яка збереглася до закінчення дослідження.
У дослідженні ESTABLISH [45] вивчали зміни розмірів атеросклеротичних бляшок у хворих із ГКС при застосуванні аторвастатину. Після проведення черезшкірного коронарного втручання хворих було рандомізовано в групу гіполіпідемічної терапії (n = 35, аторвастатин 20 мг/добу) або в групу контролю (n = 35). Через 6 міс. об'єм атеросклеротичних бляшок вірогідно зменшився в групі аторвастатину (на 13,1 ± 12,8%) і збільшився на 8,7 ± 14,9% у групі контролю (р < 0,0001). Відсоток зміни об'єму бляшок вірогідно корелював із рівнем ХС ЛПНЩ при повторному визначенні (r =, 456, p = 0,001) і відсотком зниження ХС ЛПНЩ (r = 0,612; p < 0,0001).
Призначення статинів до виписки зі стаціонару щонайменше вдвічі збільшує частоту приймання цих засобів у амбулаторних умовах. Унаслідок цього поліпшується перебіг захворювання у найближчий період [20].
Згідно з Рекомендаціями Європейського товариства кардіологів із діагностики та лікування ГКС без елевації сегмента ST [23], гіполіпідемічна терапія статинами рекомендується всім пацієнтам (за відсутності протипоказань), незалежно від рівня ХС, за умови раннього початку лікування (1ша — 4та доба) після госпіталізації. Метою ліпідзнижуючої терапії є досягнення рівня ХС ЛПНЩ < 100 мг/дл (< 2,6 ммоль/л) (клас І, рівень доказовості В). Також рекомендується інтенсивна гіполіпідемічна терапія впродовж 10 діб після надходження з метою досягнення рівня ХС ЛПНЩ < 70 мг/дл (< 1,81 ммоль/л) (клас ІІа, рівень доказовості В).
Таким чином, системний та місцевий запальні процеси, порушення ліпідного обміну, ендотеліальної функції та системи згортання крові відіграють провідну роль у дестабілізації ІХС. Застосування інгібіторів ГМГКоАредуктази в період дестабілізації ІХС, коли тромбоз, запалення та вазоспазм значною мірою визначають перебіг захворювання, може бути особливо корисним. Вірогідність швидкої стабілізації ушкодженої атеросклеротичної бляшки і зниження тромбогенного потенціалу крові стали підставою для застосування інгібіторів ГМГКоАредуктази у хворих із ГКС. Плейотропні ефекти статинів сприяють стабілізації ушкодженої атеросклеротичної бляшки. Терапія статинами у хворих із ГКС безпечна і дає позитивний клінічний результат.