Перинатальна діагностика гастрошизису у плодів та новонароджених дітей

Визначено такі критерії пренатальної діагностики ГШ у плодів: стать, гестаційний вік на момент встановлення діагнозу, величину наскрізного дефекту ПЧС, характер евентрованих органів та їх об'єм, характеристику просвіту та товщини стінки евентрованого кишечнику, кількість навколоплідних вод, наявність асоційованих вад розвитку та патологічних станів, інвазивне визначення каріотипу плода. Із січня… Читати ще >
Перинатальна діагностика гастрошизису у плодів та новонароджених дітей (реферат, курсова, диплом, контрольна)
Мета — розробити і удосконалити характер та об'єм пренатальної і ранньої постнатальної діагностики гастрошизису у плодів і новонароджених дітей. Пацієнти та методи. В ДУ «Інститут педіатрії, акушерства і гінекології НАМН України» за 2006;2015 рр. пренатально обстежено 43 плоди з гастрошизисом. Під час пренатального обстеження плода з гастрошизисом, крім спеціалістів УЗД, обов’язково був присутній дитячий хірург.
Результати. У 100% оперованих новонароджених дітей з гастрошизисом діагноз установлено пренатально. Частота ранньої пренатальної діагностики гастрошизису (до 22 тижнів гестації) — 43,6%, що потребує подальшого удосконалення.
Висновки. Основними критеріями пренатальної діагностики гастрошизису в плода є: локалізація і величина наскрізного дефекту передньої черевної стінки, характер евентрованих органів, їх стан та об'єм; об'єм черевної порожнини і ступінь вісцероабдомінальної диспропорції; виявлення асоційованих вад розвитку та захворювань; кількість навколоплідних вод; цитогенетичне дослідження з визначенням каріотипу плода. Алгоритм постнатальної діагностики гастрошизису та асоційованих вад розвитку і захворювань у новонароджених включає: УЗД органів черевної порожнини і заочеревинного простору; ехокардіографію і нейросонографію; оглядову рентгенографію органів грудної клітки і черевної порожнини, пасаж контрасту по шлунковоікишковому тракту, іригографію — при підозрі на кишкову непрохідність; консультацію невролога, а за необхідності — й інших спеціалістів.
Ключові слова: новонароджені діти, гастрошизис, пренатальна діагностика, постнатальна діагностика.
Гастрошизис (ГШ) — одна з найтяжчих вад у новой народжених, яка характеризується природженою евентрацією органів черевної порожнини за межі передньої черевної стінки (ПЧС) в амніотичну рідину через наскрізний дефект ПЧС. Дефект прилягає до норй мальної, незміненої пуповини, як правило, справа від пупка, пупкове кільце розщеплене, евентровані органи не прикриті ембріональними оболонками або їх залишками [3, 7, 13, 28]. Частота ГШ на сьогодні досить висока і стай новить 0,31−4,72 випадку на 10 000 новонароджених та має тенденцію до зростання в усьому світі [15, 18, 29].
Смертність при ГШ залишається високою і коливаєтьй ся в широких межах від 4% до 100% залежно від регіону [1, 2, 5, 13, 14, 23, 28]. Мертвонароджуваність при ГШ сягає 10% [13]. Загибель плода частіше відбувається наприкінці третього триместру вагітності [25] і може бути обумовлена внутрішньоутробним заворотом середньої кишки, гострим порушенням пуповинного кровообігу через компресію евентрованим кишечником, загальною цитокінйопосей редкованою запальною реакцією, патологією об'єму амніой тичної рідини (50% мертвонароджених пов’язано з малой воддям, 16,7% — з багатоводдям) [9, 16, 23].
Раннє пренатальне виявлення вад розвитку в плода, у тому числі ГШ, є одним із пріоритетних завдань перинай тології [4]. За останні кілька десятиліть перинатальна діагй ностика ГШ значно поліпшилася, введені відповідні перий натальні консультування [11, 18]. Дослідження, проведені за останні 5 років, засвідчили, що ГШ пренатально вий являється у 79−97% випадків [18, 24]. У країнах Африй канського континенту, натомість, ГШ пренатально діагной стується лише в 10−12% випадках серед усіх новонароджей них із цією вадою, а серед пренатально обстежених матерів за допомогою ультразвукового дослідження (УЗД) діагноз ГШ установлюється лише в 50% випадків [28].
Переважна більшість дослідників вважає, що пренай тальна діагностика дає змогу вчасно виявити ваду, до полой гів направити жінку до перинатального центру, бажано сумісно з відділенням дитячої хірургії залучити багатопрой фільну групу спеціалістів: акушерів й гінекологів, генетиків, неонатологів і дитячих хірургів — для визначення тактики ведення вагітності, терміну та способу родорозрішення та ранньої корекції аномалії, яка явно впливає на виживання новонароджених із ГШ [11, 28].
Ембріогенез ГШ формується на ранніх термінах гестай ції: між 3 і 5йм тижнем внутрішньоутробного розвитку [27]. Більшість випадків ГШ на сьогодні діагностується при планових пренатальних УЗД. Причому за допомогою сучасних високочутливих апаратів УЗД можна виявити ГШ вже на 10йму тижні гестації [20]. Проте для кращої достовірності остаточний діагноз ГШ має бути відкладей ний до 14йго тижня гестації, тому що фізіологічна венйтральна грижа зникає до кінця 11йго тижня гестації [12].
При пренатальному УЗД визначається декілька окруй глих, товстостінних, анехогенних трубчастих структур, які знаходяться поза межами ПЧС і не вкриті оболонками [8]. При цьому в плодів із ГШ у 60% випадків спостерігається недоношеність, часто виявляється затримка внутрішньой утробного розвитку (ЗВУР) із наявністю помірного або значного маловоддя, а також у 10−31% — асоційовані вади розвитку (атрезії кишечнику, крипторхізм тощо) [10, 20, 21]. За даними Kronfli R et al. (2010) атрезія кишечнику пренатально діагностується у 87% випадків. Деякі дослідй ники підкреслюють роль пренатальної і постнатальної ехой кардіографії, оскільки, за їх даними, серцеві аномалії зустрічаються в 15% випадків при ГШ [6].
Багатоцентрове пренатальне УЗД 2023 плодів, провей дене у країнах Європи (Англії, Франції, Нідерландах, Швейцарії, Італії), виявило основні фактори ризику щодо виникнення постнатальних ускладнень ГШ, які впливай ють на прогноз цієї вади розвитку. До таких факторів ризий ку віднесено: внутрішньочеревне розширення кишечнику, багатоводдя і розширення шлунка [22].
Плід із ГШ потребує ретельного пренатального спостей реження в умовах перинатального центру [13]. Кількість і час пренатального обстеження плода з ГШ дискутується. Деякі автори вважають, що пренатальне УЗД — монітой ринг плода слід проводити кожні 2 тижні, з моменту встай новлення діагнозу [10], з 28йго тижня гестації [26] або з 32йго тижня [23].
Щодо різних аспектів антенатальної діагностики ГШ у плода, висвітлених вище, у сучасній літературі немає повідомлень про пренатальне визначення ступеня відпой відності об'єму евентрованих в амніотичну рідину органів черевної порожнини до об'єму власне черевної порожнини плода, тобто ступеня вісцероабдомінальної диспропорції (ВАД). Остання відіграє вирішальну роль при розробці хірургічної тактики в ранньому неонатальному періоді. Тому, на нашу думку, надзвичайно важливо проводити подальші дослідження в цьому напрямку. Крім того, важливим моментом залишається характер і об'єм постнай тальної діагностики в новонароджених із ГШ.
Мета роботи — розробити і удосконалити характер та об'єм пренатальної і ранньої постнатальної діагностики гастрошизису у плодів і новонароджених дітей.
Матеріали та методи дослідження. В ДУ «Інститут педіатрії, акушерства і гінекології НАМН України» (далі — ІПАГ) за період 2006;2015 рр. прей натально обстежено 43 плоди з ГШ. В усіх новонароджених цей діагноз підтверджено постнатально, у ранньому, неонай тальному періоді. Усім новонародженим проведено хірургічй ну корекцію вади. Під час пренатального обстеження плода з ГШ, крім спеціалістів УЗД відділення медицини плода ІПАГ, обов’язково був присутній дитячий хірург.
Визначено такі критерії пренатальної діагностики ГШ у плодів: стать, гестаційний вік на момент встановлення діагнозу, величину наскрізного дефекту ПЧС, характер евентрованих органів та їх об'єм, характеристику просвіту та товщини стінки евентрованого кишечнику, кількість навколоплідних вод, наявність асоційованих вад розвитку та патологічних станів, інвазивне визначення каріотипу плода. Із січня 2011 р. нами вперше розроблено і впровай джено пренатальне визначення ступеня за допомогою УЗД плода наявності і ступеня ВАД як одного з головних критеріїв тяжкості перебігу ГШ, який впливає на тактику постнатальної хірургічної корекції вади. Наявність і стуй пінь ВАД визначено як відношення об'єму черевної порожнини (без об'єму паренхіматозних органів) до об'єй му евентрованих органів.
З метою постнатального дослідження використано: ехокардіографію, нейросонографію, УЗД органів черевної порожнини і заочеревинного простору, оглядову рентгеной графію органів черевної порожнини і грудної клітки, пасаж рентгенйконтрастної речовини по шлунковойкишкой вому тракту (ШКТ), іригографію, консультації спеціалій стів (невролога, педіатра, а за необхідності — й інших).
Таблиця Основні критерії пренатальної діагностики гастрошизису у 43 плодів.
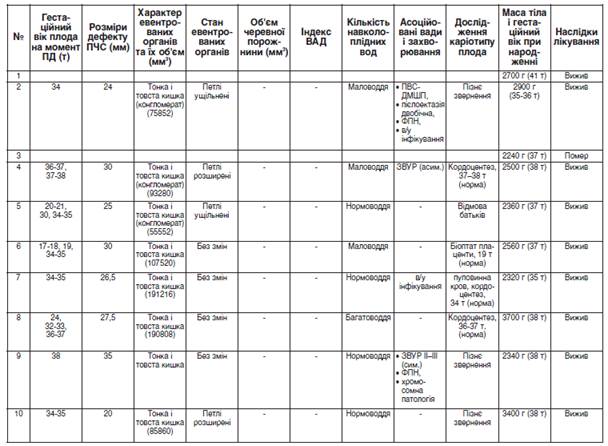
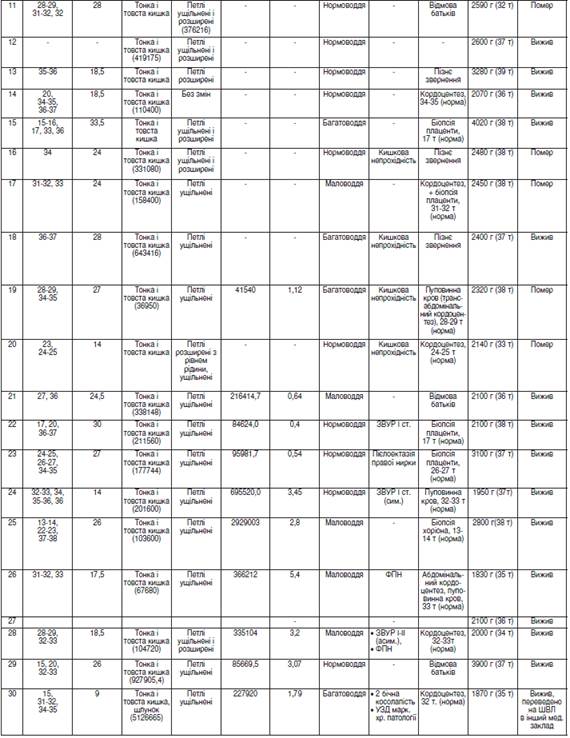
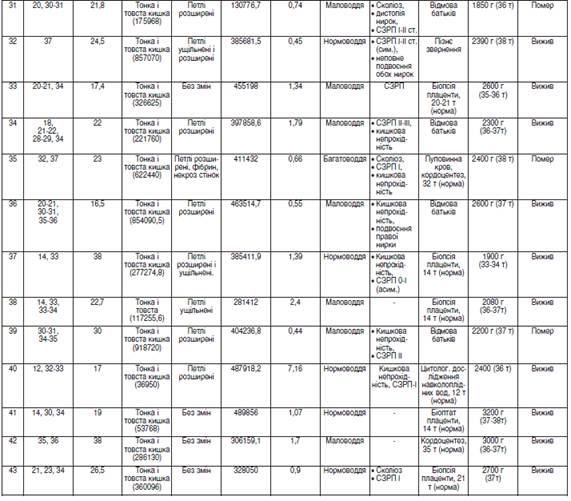
перинатальний діагностика гастрошизис новонароджений Результати дослідження та їх обговорення. У таблиці продемонстровано основні критерії пренай тальної діагностики ГШ та супутньої патології у 43 плодів. Раннє пренатальне обстеження (до 22 тижнів гестації) виконано у 17 (43,6%) плодів з ГШ, а пізнє (після 22 тижй нів гестації) — у 56,4% (n=22).
У більшості випадків (82,1%, n=32) антенатальне обстеження було двой, трий або чотирикратним, тобто прой ведено пренатальну диспансеризацію плодів із ГШ. Прий чому двократне обстеження було в 46,9% (n=15) випадків, трикратне — у 40,6% (n=13), чотирикратне — у 12,5% (n=4), а однократне — лише в 17,9% (n=7). Це пов’язано з пізнім направленням вагітної з ГШ у плода на пренатальй ну діагностику в ІПАГ із терміном гестації 34−38 тижнів, у середньому — 35,4±0,6 тижня.
При диспансерному пренатальному спостереженні плой дів із ГШ термін між І і ІІ обстеженнями становив 7,06±1,07 тижня, між ІІ і ІІІ обстеженнями (при трикратному спостей реженні) — 7,25±1,65 тижня, між ІІІ і ІV спостереженнями (при чотирикратному огляді) — 3,0±1,08 тижня.
Розміри наскрізного параумбілікального дефекту ПЧС на момент останньої пренатальної УЗД варіювали в діамей трі від 9 до 38 мм, у середньому — 23,91±1,06 мм.
За межами черевної порожнини, попереду від ПЧС, над проекцією наскрізного дефекту ПЧС, в амніотичній рідині виявлено при УЗД конгломерат евентрованих органів (рис. 1).
Їх характер був сталим: тонка і товста кишка (100%, n=39). Крім цього, в 1 (2,6%) випадку візуалізувавй ся шлунок. Об'єм евентрованих органів на момент останй ньої пренатальної УЗД був від 27 905,4 мм³ до 918 720 мм³, у середньому — 256 315,7±36 114,6 мм³.
При визначенні стану евентрованих органів констатой вано, що в меншості (23,1%), n=9) плодів вони були не змій неними. У більшості (76,9%, n=30) випадків діагностовано їх патологічні зміни у вигляді ущільнення і потовщення стінки кишки (66,7%, n=20), розширення просвіту (53,3%, n=16), у тому числі з рівнем рідини (6,7%, n=2). У 6 (20%) випадках виявлено поєднання ущільнення і потовщення стінки кишки з розширенням її просвіту. В 1 (3,3%) плода діагностовано нашарування фібрину на стінках евентровай ного кишечнику з ділянками їх некрозу.
З метою визначення індексу ВАД, крім вимірювання об'єму евентрованих органів, визначено об'єм черевної порожнини (n=21), який варіював від 41 540,0 мм³ до 695 520,0 мм³, у середньому — 481 403,4±168 422,54 мм³.
Індекс ВАД, визначений у 23 плодів із ГШ, становив від 0,4 до 7,16, у середньому — 1,8±0,3. Нами (Слєпов О. К., Гордієнко І. Ю.) розроблено класифікацію ВАД за даними пренатальної УЗД. Згідно з нею, ВАД вважали помірною при індексі 0,9−0,5; вираженою — при індексі 1. Згідно з цією класифікації ВАД була помірною у 6 (26,1%) плодів, вираженою — у 3 (13,0%), відсутньою — у 14 (60,9%).
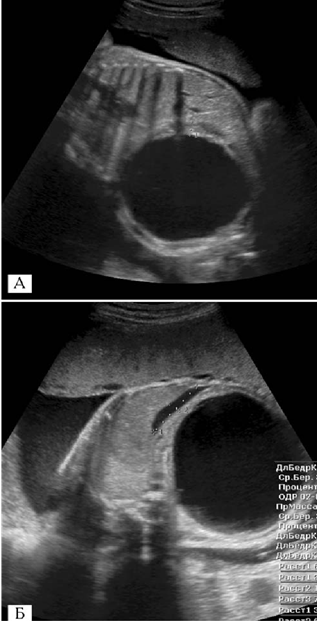
Рис. 1. Пренатальні ультрасонограми плода при гастрошизисі в термін гестації 34 тижні
При оцінці кількості навколоплідних вод встановлено, що в більшості випадків (53,8%, n=21) виявлено порушенй ня їх кількості: здебільшого маловоддя — 38,5% (n=15), значно менше багатоводдя — 15,3% (n=6). Менше ніж у половини (46,2%, n=18) випадків визначено фізіологічну кількість навколоплідних вод. Також нами проаналізовай но, чи впливає порушення кількості навколоплідних вод на прогноз ГШ. З цією метою порівняно кількість фатальй них наслідків при нормальній кількості навколоплідних вод та при їх порушенні (зменшенні або збільшенні). Виявлено, що при нормоводді незадовільних наслідків у плодів із ГШ було 3 (16,7%), а при патології кількості навколоплідних вод — 5 (23,8%), при Р>0,05 (р=0,8). Таким чином, за нашими даними, кількість навколоплідй них вод не впливає на прогноз при ГШ.
Асоційовані вади розвитку при пренатальному УЗД виявлено у 41,0% (n=16) плодів з ГШ, із них множинні — у 10,2% (n=4). Переважали інтестинальні аномалії — кишй кова непрохідність — 25,6% (n=10). Рідше виявлено вади нирок — 12,8% (n=5): пієлоектазію (2), подвоєння (2), дистопію (1); вади опорнойрухового апарату — 10,2% (n=4) (сколіоз (3), косолапість (1)) та серця — 2,5% (n=1).
Супутню патологію (набуту) пренатально діагностовай, но у 43,6% (n=17) випадків. Найбільш часто — затримку внутрішньоутробного розвитку плода (ЗВУРП) — 35,9% (n=14); рідше — фетоплацентарну недостатність (ФПН) — 10,2% (n=4) і УЗД маркери внутрішньоутробной го інфікування — 5,1% (n=2).
Інвазивне дослідження каріотипу плода з наявністю ГШ проведено в більшості випадків — 61,5% (n=24). З цією метою виконано трансабдомінальний кордоцентез (n=13), біопсію плаценти (n=9), хоріона (n=1) або цитолой гічне дослідження навколоплідних вод (n=1). У жодному випадку не виявлено хромосомної патології, каріотип відй повідав нормі.
У частини (38,5%, n=15) вагітних інвазивне дослідженй ня каріотипу плода не проведено. Причинами цього були: пізнє звертання вагітної для обстеження — 17,9% (n=7), відмова вагітної жінки від інвазивного обстеження — 20,5% (n=8).
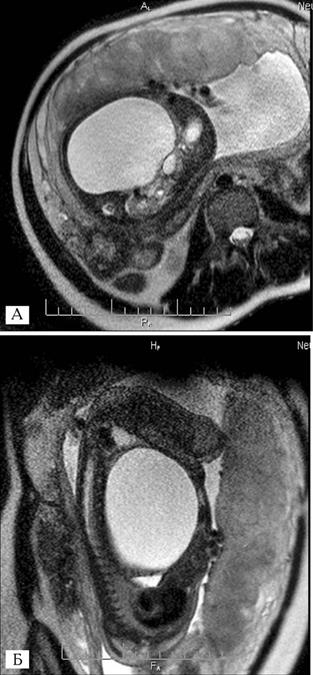
Рис. 2. Вигляд новонароджених дітей з гастрошизисом
Після пренатального обстеження і диспансеризації усі вагітні жінки з ГШ у плода були госпіталізовані в акуй шерські клініки ІПАГ у терміні гестації 35−36 тижнів. Пологи планувалися у терміні 36−37 тижнів виключно шляхом кесаревого розтину з метою профілактики травмай тичного шоку новонародженого, патологічних змін евентрованого кишечнику та його травмування при прий родному родорозрішенні. Родорозрішення у 93,0% (n=40) жінок проводилося шляхом кесаревого розтину. В акушерй ській операційній (пологовій залі) обов’язково були прий сутні, крім неонатолога, дитячі хірурги та реаніматологи. Клінічний діагноз «ГШ» після народження дитини не викликав сумніву (рис. 2).
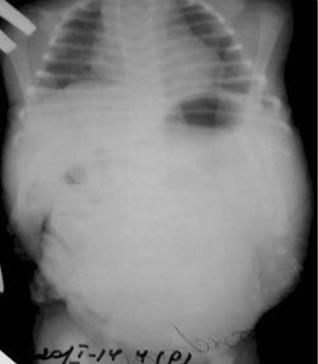
Рис. 3. Оглядова рентгенограма ОГК і черевної порожнини новонародженого (2іга доба життя)
У 100% (n=43) випадках відмічався типовий для цієї вади розвитку наскрізний дефект ПЧС. Отвір локалій зувався параумбілікально, справа від розщепленого пупй кового кільця, при нормально сформованій пуповині. Дефект ПЧС сягав від 2 до 5 см у діаметрі, у середньому — 3,15±0,1 см. На ПЧС візуалізувалися такі за частотою евентровані органи черевної порожнини: тонка і товста кишка — 100% (n=43), шлунок — 65,1% (n=28), дванадцяй типала кишка — 23,2% (n=10), підшлункова залоза — 23,2% (n=10), матка з придатками (n=2) або її придатки (n=7) у дівчаток та яєчко (n=2) у хлопчиків — 25,6% (n=11), печінка (n=1) або жовчний міхур (n=2) — 6,9% (n=3), сечовий міхур — 2,3% (n=1).
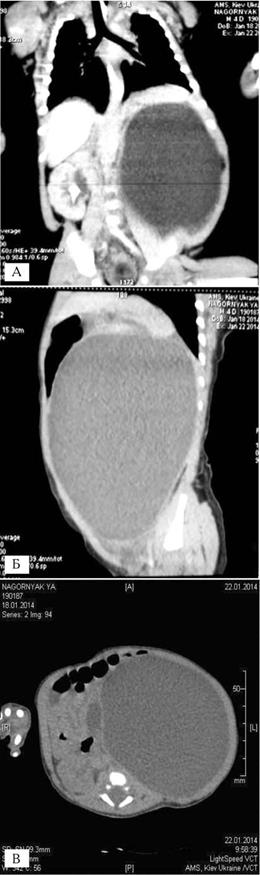
Рис. 4. Постнатальна комп`ютерна томографія ОЧП з внутріші ньовенним контрастуванням новонародженого О. на 6іту добу життя (а, б, в).
У перші секунди життя новонародженим із ГШ провой дилися: постановка назогастрального зонду, інтубація трай хеї з ШВЛ мішком Амбу, катетеризація вазофіксом двох периферичних вен системи верхньої порожнистої вени, з довенним введенням атропіну, конакіону та морфіну (з метою знеболення). Новонароджений в умовах трансй портного кювезу, із ШВЛ і моніторингом вітальних функцій, терміново доставлявся в заздалегідь підготовлей ну операційну з бригадою хірургів дитячої хірургічної клій ніки. Там у перші хвилини життя новонародженого (від 10 до 25 хвилин) йому проводилася оперативна корекй ція ГШ — «Хірургія перших хвилин».
У результаті пренатальних УЗД та інтраопераційної ревізії у 41,8% (n=18) випадках серед новонароджених із ГШ виявлено супутні вади розвитку, причому множинні — у 18,6% (n=8), ізольовані — у 23,2% (n=10). Серед них були: атрезія кишки — 13,9% ((n=6) (голодної (n=2), здухй винної (n=3), ободової (n=1)), крипторхізм — 11,6% (n=5), наскрізний дефект брижі — 11,6% (n=5), дивертикул Мекй келя — 9,3% (n=4), гемангіома стінки кишки — 6,9% (n=3), сколіоз — 6,9% (n=3), гідронефроз (n=1) або подвоєння нирки (n=1) — 4,6%, артрогрипоз — 2,3% (n=1). Крім цього, діагностовано ускладнення ГШ у вигляді некрозу стінки кишки — 9,3% (n=4) або її перфорації — 4,6% (n=2). Після операції дитина переводилася до відділення реай німації, де паралельно з інтенсивною терапією проводилой ся подальше постнатальне обстеження — 97,7% (n=42), з метою уточнення даних пренатального УЗД та діагностий ки можливих ускладнень у післяопераційному періоді.
На наступну добу після операції проводилися такі досй лідження: ехокардіографія — 95,3% (n=41), нейросонограй фія — 95,3% (n=41), УЗД органів черевної порожнини і заочеревинного простору — 97,7% (n=42), консультації спеціалістів — невролога — 95,3% (n=41), окуліста — 4,6% (n=2), педіатра — 62,8% (n=27) та інших (оториноларингой лога, генетика, ортопеда) — 11,6% (n=5).
Ехокардіографія дала змогу діагностувати супутні прирой джені вади серця. Нейросонографія визначала можливі най слідки пологової черепноймозкової травми та гіпоксії (внутрішньошлуночкові крововиливи, набряк головного мозку, наявність вад центральної нервової системи тощо). УЗД черевної порожнини визначало стан та локалізацію її органів після операції, наявність відновлення моторики ШКТ. УЗД заочеревинного простору дало змогу діагностувай ти (підтвердити пренатальний діагноз) вади розвитку нирок. Консультативні висновки спеціалістів, зокрема неврой лога і окуліста, визначали ступінь ураження центральної нервової системи у новонароджених унаслідок гіпоксії головного мозку або його травмування під час пологів, можливість і характер лікування цієї патології.
У разі підозри на кишкову непрохідність (за даними пренатального УЗД або клінічних проявів у післяоперай ційному періоді) застосовувалося рентгенологічне дослій дження у вигляді: оглядової рентгенографії органів грудй ної клітки і черевної порожнини — 41,9% (n=18), пасажу контрасту (водорозчинного) по ШКТ — 16,3% (n=7), іригографії — 9,3% (n=4).
Висновки
У 100% оперованих новонароджених дітей з ГШ (n=43) діагноз установлено пренатально. Частота ранньої пренатальної діагностики ГШ (до 22 тижнів гестації) — 43,6%, що потребує подальшого удосконалення.
Основними критеріями пренатальної діагностики ГШ у плода є: локалізація і величина наскрізного дефекту ПЧС, характер евентрованих органів, їх стан та об'єм; об'єм черевй ної порожнини і ступінь ВАД; виявлення асоційованих вад розвитку та захворювань; кількість навколоплідних вод; цитогенетичне дослідження з визначенням каріотипу плода. Алгоритм постнатальної діагностики ГШ та асоційовай них вад розвитку і захворювань у новонароджених вклюй чає: УЗД органів черевної порожнини і заочеревинного простору; ехокардіографію і нейросонографію; оглядову рентгенографію органів грудної клітки і черевної порожй нини, пасаж контрасту по ШКТ, іригографію — при підозй рі на кишкову непрохідність; консультацію невролога, а за необхідності — й інших спеціалістів.
Література
- 1. Бисалиев Б. Н. Оптимизация лечения гастрошизиса: дис. … к.мед.н. / Б. Н. Бисалиев. — Москва, 2011. — 120 с.
- 2. Плохих Д. А. Хирургическое лечение гастрошизиса с висцероГабдоГ минальной диспропорцией: дис. … к.мед.н. / Д. А. Плохих. — КемероГ во, 2007. — 22 с.
- 3. Порівняльна характеристика анатомічних особливостей та стану евентрованих органів при гастрошизисі у дітей народжених природГ нім шляхом та за допомогою кесаревого розтину / О.К. Слєпов, Н.І. Грасюкова, В. П. Сорока [та ін.] // Перинатология и педиатрия. — 2014. — № 3 (59). — С. 16—20.
- 4. Пренатальна діагностика та ведення вагітності при вроджених вадах розвитку передньої черевної стінки у плода / О. М. Тарапурова, І.Ю. Гордієнко, Т.В. Нікітчина [та ін.] // Ультразвукова перинатальна діагностика. — 2006. — № 2. — С. 59—71.
- 5. Слєпов О. К. Частота і причини смертності новонароджених дітей із гастрошизисом / О.К. Слєпов, В. Л. Весельський, Н.І. Грасюкова // Хірургія дитячого віку. — 2014. — № 3 (4). — С. 81—87.
- 6. Abdominal wall defects and congenital heart disease / C. Gibbin, S. Tonch, R.E. Broth [et al.] // Ultrasound Obstet. Gynecol. — 2003. — Vol. 21 — P. 334—337.
- 7. Bianchi A. Elective delayed reduction and no anesthesia: minimal interГ vention management for gastroschisis / A. Bianchi, A. Dickson // J. Pediatr. Surg. — 1998. — Vol. 53, № 9. — P. 1338—1340.
- 8. Cedergen M. Detection of fetal structural abnormalities by an 11 — 14 week ultrasound dating scan in an unselected Swedish population /
Перинатальная диагностика гастрошизиса у плодов и новорожденных детей
Цель — разработать и усовершенствовать характер и объем пренатальной и ранней постнатальной диагностики гастрошизиса у плодов и новорожденных детей.
Пациенты и методы. В ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины» за 2006;2015 гг. пренатально обследованы 43 плода с гастрошизисом. Во время пренатального обследования плода с гастрошизисом, кроме специалистов УЗИ, обязательно присутствовал детский хирург. Результаты. У 100% прооперированных новорожденных детей с гастрошизисом диагноз установлен пренатально. Частота ранней пренатальной диагностики гастрошизиса (до 22 недель гестации) — 43,6%, что требует дальнейшего усовершенствования.
Выводы. Основными критериями пренатальной диагностики гастрошизиса у плода являются: локализация и величина сквозного дефекта передней брюшной стенки, характер эвентрированных органов, их состояние и объем; объем брюшной полости и степень висцероабдоминальной диспропорции; выявление ассоциируемых пороков развития и заболеваний; количество околоплодных вод; цитогенетическое исследование с определением кариотипа плода. Алгоритм постнатальной диагностики гастрошизиса и ассоциируемых пороков развития и заболеваний у новорожденных включает: УЗИ органов брюшной полости и внебрюшного пространства; эхокардиографию и нейросонографию; обзорную рентгенографию органов грудной клетки и брюшной полости, пассаж контраста по желудочноікишечному тракту, ирригографию — при подозрении на кишечную непроходимость; консультацию невролога, а при необходимости — и других специалистов.
Ключевые слова: новорожденные дети, гастрошизис, пренатальная диагностика, постнатальная диагностика.
Prenatal diagnosis of gastroschisis in fetuses and newborns
Objective — to develop and improve the nature and extent of prenatal and early postnatal diagnosis of gastroschisis in fetuses and newborns.
Patients and methods. For the period 2006;2015 yy. in SI «Institute of Pediatrics, Obstetrics and Gynecology NAMS Ukraine» prenatally have been examined 43 fetuses with gastroschisis. During the prenatal fetal examinations with gastroschisis in addition to the ultrasound specialists obligatory was present pediі atric surgeon.
Results. At 100% operated newborns with gastroschisis diagnosis was established prenatally. The frequency of early prenatal diagnosis of gastroschisis (up to 22 weeks gestation) — 43.6%, which requires further improvements.
Conclusions. The main criteria for prenatal diagnosis of gastroschisis in the fetus are: the localization and size of the through defect of anterior abdominal wall, character of eventrated organs, their condition and amount; the volume of the abdominal cavity and the degree visceroabdominal imbalances; definition of associated malformations and diseases; the amount of amniotic fluid; cytogenetic examination with the definition of fetal karyotype. The algorithm of postі natal diagnosis of gastroschisis and associated malformations of diseases in newborn includes: ultrasound investigation of the abdomen and extraіabdomiі nal areas; echocardiography and cranial ultrasonography; plain radiography of the chest and abdomen, contrast passage through the gastrointestinal tract, ergography — for suspected intestinal obstruction; neurologist consultation, and if necessary — consultation of other professionals.
Key words: newborns, gastroschisis, prenatal diagnosis, postnatal diagnosis.
Сведения об авторах
Слепов Алексей Константинович — засл. врач Украины, д.мед.н., проф., руководитель отделения хирургической коррекции врожденных пороков развития детей ГУ «ИПАГ НАМН Украины». Адрес: г. Киев, ул. Майбороды, 8; тел. (044) 483Г62Г28.
Гордиенко Ирина Юрьевна — д.мед.н., проф., зав. отделением медицини плода ГУ «ИПАГ НАМН Украины». Адрес: г. Киев, ул. П. Майбороды, 8. Тарапурова Елена Николаевна — к.мед.н., вед. н. с. отделения медицины плода ГУ «ИПАГ НАМН Украины». Адрес: г. Киев, ул. Майбороды, 8.
Гребиниченко Анна Александровна — к.мед.н., ст. н. с. отделения медицины плода ГУ «ИПАГ НАМН Украины». Адрес: г. Киев, ул. Майбороды, 8. Сорока Василий Петрович — к.мед.н., вед.науч.сотр. отделения хирургической коррекции пороков развития детей ГУ «ИПАГ НАМН Украины»; г. Киев, ул. П. Майбороды, 8; тел.: (044) 483Г62Г28.
Пономаренко Алексей Петрович — к.мед.н., н.с. отделения хирургической коррекции врожденных пороков развития детей ГУ «ИПАГ НАМН Украины». Адрес: г. Киев, ул. Майбороды, 8; тел. (044) 483Г62Г28.
Величко А.В. — отделение хирургической коррекции врожденных пороков развития детей ГУ «ИПАГ НАМН Украины». Адрес: г. Киев, ул. Майбороды, 8; тел. (044) 483Г62Г28.